1个月前,来自苏州的65岁的陈阿姨出现了不明原因的低热,最开始没有放在心上,直到10天后体温突然达到39℃,同时出现了右上腹压痛、寒战、耳鸣,这才去医院就诊。经腹部B超检查发现肝脏脓肿,医院对症支持治疗后仍未能控制住病情。同时,陈阿姨出现了新的问题:右眼突然看不见东西。所在医院眼科会诊后,发现是右眼出现眼内炎,在眼内给予抗生素后并未控制住视力下降,更糟糕的是左眼视力也开始下降,意味着可能也受到了感染。视力对每个人来说都极其宝贵,一旦丢失,就掉入了黑暗的深渊。为了尝试挽救岌岌可危的视力,陈阿姨决定来到独墅湖医院做进一步诊疗。
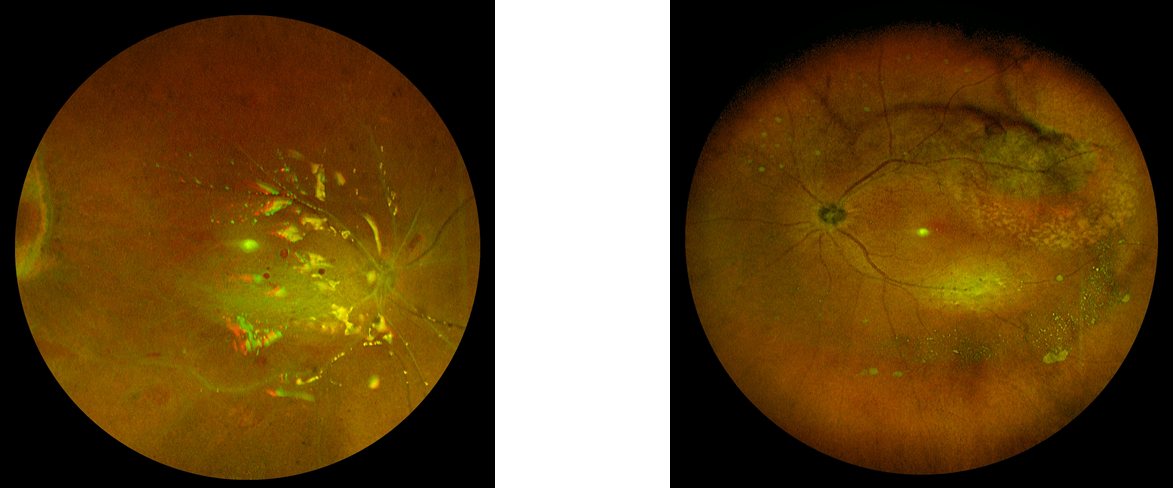
为稳定病患身体状况,安全顺利进行眼科手术,我院普外科先对陈阿姨进行了肝脓肿持续引流,因肝脓肿引流液培养为肺炎克雷伯菌,故立即对陈阿姨目前的感染情况进行了对症治疗。张晓峰主任观察陈阿姨全身情况见稳定,当天下午即转入眼科继续治疗。张主任对患者进行专科检查后发现陈女士右眼仅有不确定的光感视力,右眼球前部约有1mm积脓,瞳仁处也有渗出的厚重膜状物,晶状体混浊,用专业设备也难以观察到眼球后部。双眼B超和眼底检查后诊断为双眼内源性眼内炎(肝脓肿性)。此类疾病并不多见,翻阅文献也仅有几篇类似病例报道。
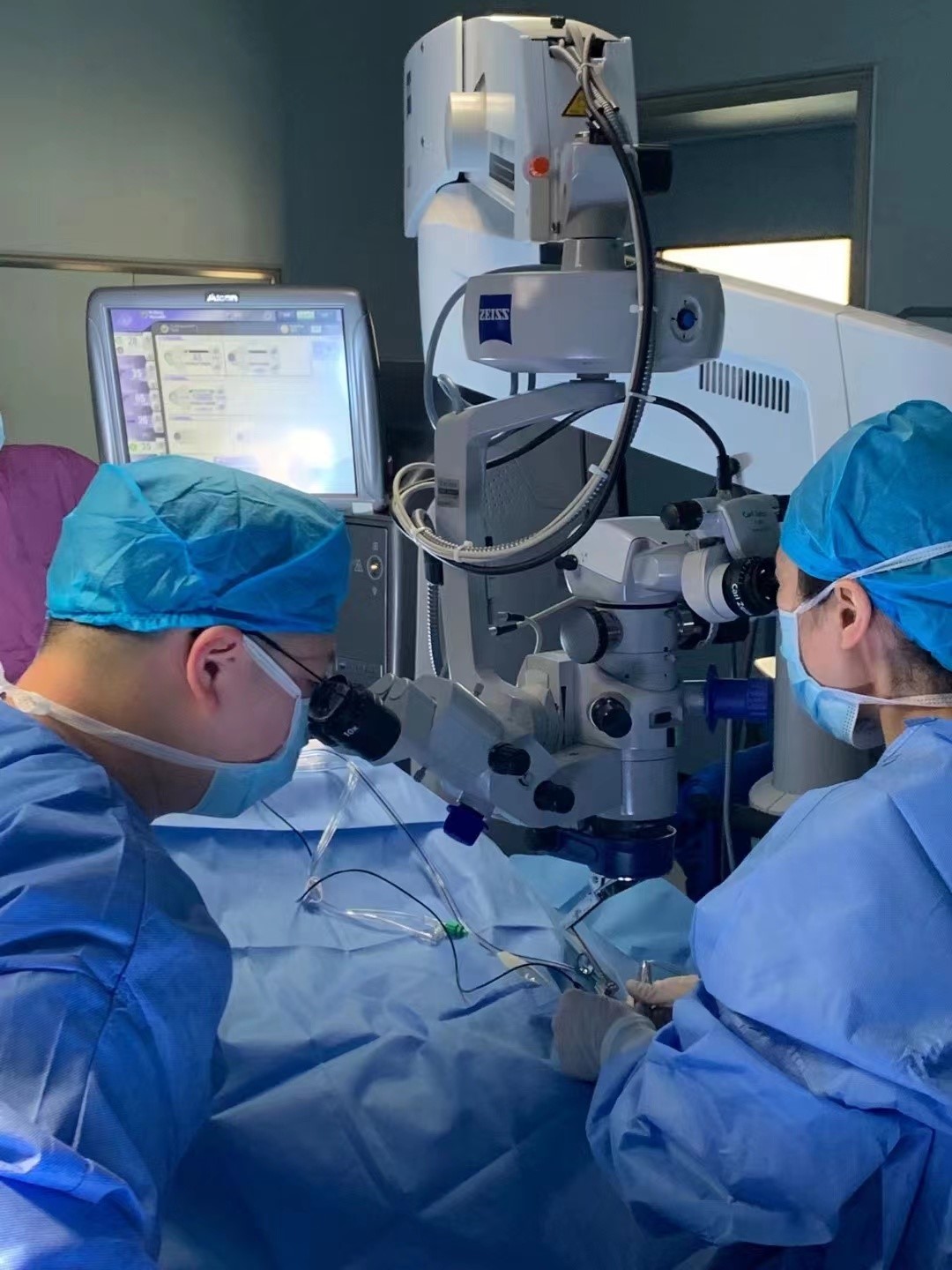
对于眼内炎来说,这时手术迫在眉睫。张晓峰主任当机立断,立即成立急诊手术小组,组织手术,主刀医生由眼底病专业的梁娟副主任医师担任,一场视力保卫战打响了。
手术从下午13:00开始,首先在眼球表面打3个洞,25G玻切头通过0.5mm的手术切口直径进入眼内,医生操作设备进入眼内发现已是一包脓液。正常玻璃体呈透明状态,形成透明屈光轴,帮助我们看清世界,然而陈阿姨的玻璃体像蒙了一层雾气,设备的探头照过去,无法看清前方。眼科并不像其他外科般“大刀阔斧”,切除玻璃体要求胆大心细,稍不留神,眼底的视网膜就会和玻璃体一起被玻切头“咬掉”。医生只能凭借手感小心切除眼内积脓玻璃体,在切割过程中发现感染灶并小心进行清除。在进行了大约1个小时的切割后,眼底的视网膜逐渐暴露出来,这时张家驹医生把提前准备好的药物冲洗到眼内,协助梁主任进行眼内液体的置换,并进行了一系列视网膜复位、维持眼压和抑菌操作。整个过程由于是局部麻醉,陈阿姨一直处于清醒状态。下午15:00手术结束,拿掉手术洞巾后,阿姨激动地说“我看见了,虽然很模糊,但是天亮了。”