罕少见病因其低发病率与复杂病理机制,诊断和治疗常如迷雾笼罩。近日,苏州大学附属第四医院呼吸科医疗团队在蒋军红主任的带领下凭借精湛医术与执着探索,成功为一名57岁脂质性肺炎患者破解这一罕见病谜题,为罕少见病诊疗领域增添了浓墨重彩的一笔。
患者赵先生,反复的胸闷、呼吸困难一年有余,每一次呼吸都成为一种负担。随着时间推移,病情逐渐恶化,平静休息时难以缓解,活动后症状加剧。赵先生曾辗转多家医院就诊,然而疾病始终诊断不明,治疗效果不佳,病情时有反复,令患者和家属备受煎熬。近期,患者的病情急转直下,胸闷气急加重,甚至出现呼吸衰竭。门诊胸部CT提示两肺弥漫性渗出病变,紧急收入我院。
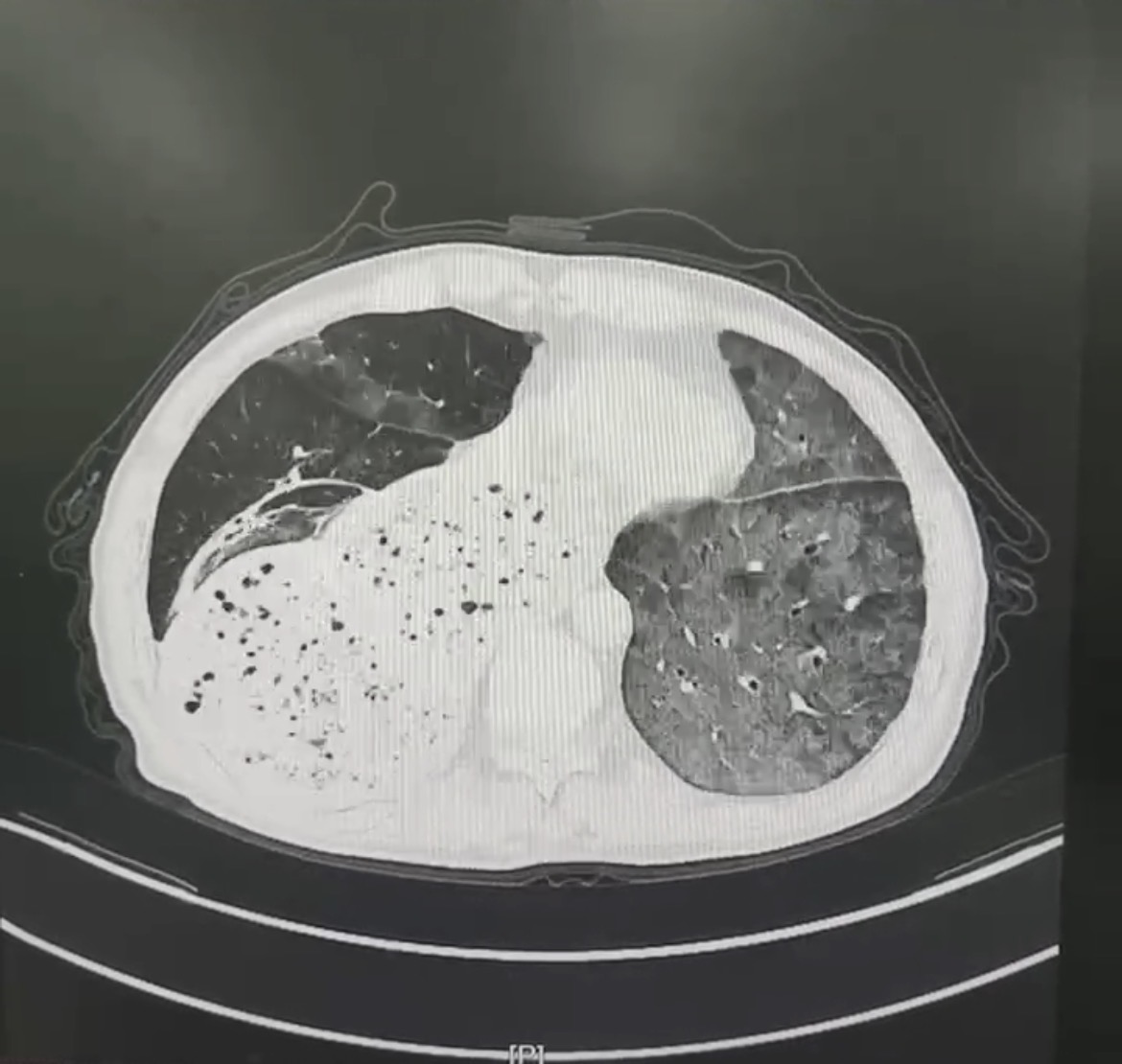
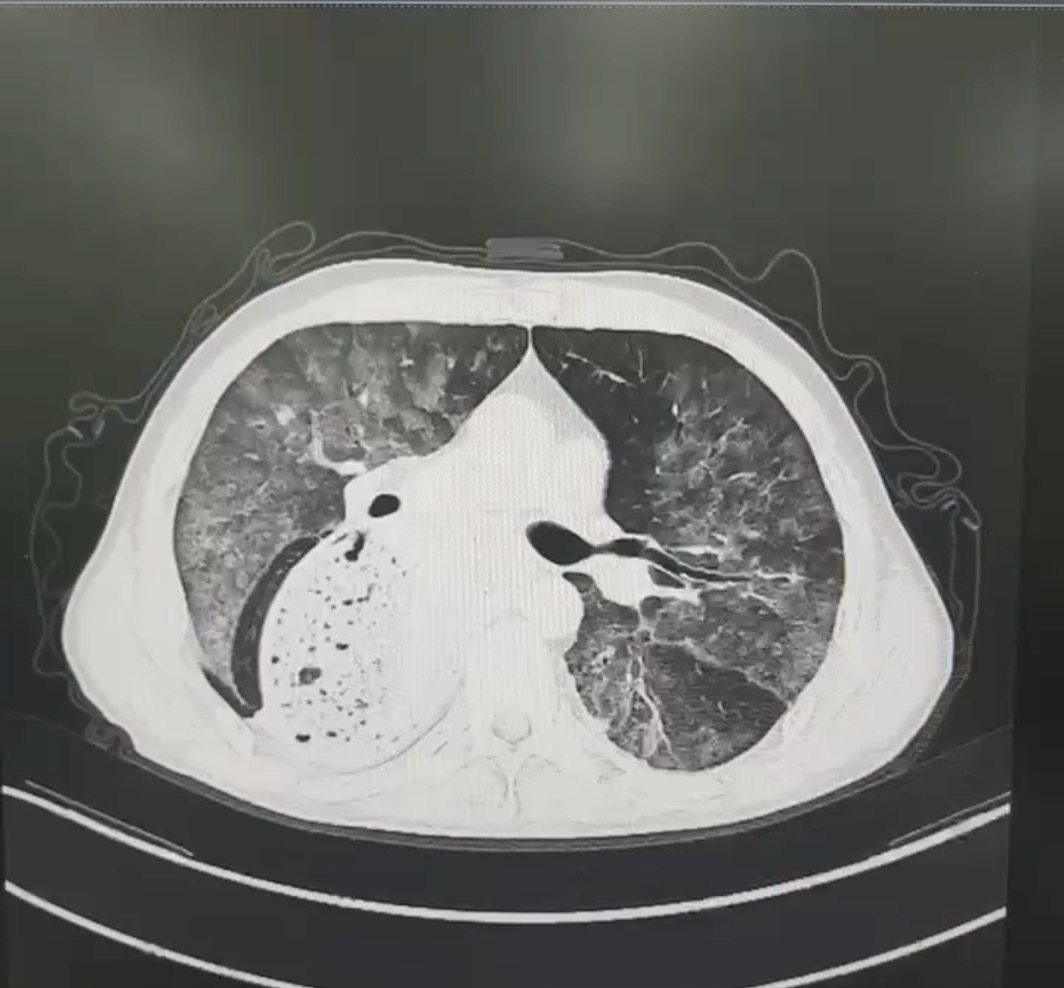
胸部CT
入院后,医生迅速展开全面细致的检查,支气管镜检查发现患者肺泡灌洗液成米汤样,并具有明显分层现象,结合后续肺泡灌洗液报告,中性粒细胞占比高达99.0%,并可见吞噬细胞,镜下可见大量脂肪空泡,苏丹 III 染色呈阳性,这些证据指向疾病的最终真相——脂质性肺炎。
明确诊断后,医疗团队进一步积极寻找病因,追问病史,患者无外源性油剂类吸入史,自诉有贲门失弛缓症多年,未予特殊治疗,贲门失弛缓症发病机制较为复杂,主要是由于食管神经肌肉功能障碍。正常情况下,食管下括约肌(LES)在吞咽时会松弛,让食物顺利从食管进入胃部,吞咽结束后,LES又会恢复收缩,防止胃内容物反流。而在贲门失弛缓症患者中,食管壁内的神经节细胞减少、变性甚至消失,导致食管缺乏正常的蠕动,LES松弛障碍,使得食物无法正常通过贲门进入胃部,大量食物潴留于食管内,食管逐渐扩张,进一步削弱了食管的正常排空能力,大大增加了反流误吸的风险,也就为外源性脂质性肺炎的发生奠定了条件。后续的上消化道造影进一步明确了推断,检查发现患者食管扩张、黏膜增粗以及胃体扩张,向上疝入胸腔内。
确定病因后医疗团队迅速制定周密的治疗方案,考虑到患者肺部的严重状况,决定分阶段进行全肺灌洗治疗。2月13日下午,在麻醉科的大力配合下,医疗团队为患者实施了单侧右肺灌洗术。手术过程严谨而精细,经口置入35号双腔气管插管至左主支气管,确保单侧左肺在手术过程中得到稳定的有创呼吸机辅助通气。细支气管镜进一步观察,确保支气管左侧气囊卡住左肺支气管开口,随后开始关键的灌洗环节。以37℃的 1000ml 生理盐水多次灌洗右肺,经气管插管负压吸引出灌洗液,重复4次,灌洗液逐渐变清,共回收灌洗液约3500ml。2月17日,再次开展左肺灌洗术,同样采用 37℃的 1000ml 生理盐水对左肺进行多次灌洗,重复操作6 次,灌洗液逐渐变清,累计回收灌洗液约 5500ml。术后经气管镜复查显示双侧气管腔内分泌物明显减少,吸出剩余液体。整个操作过程顺利,患者生命体征平稳,术后给予高呼气末正压(PEEP)维持通气,待患者情况稳定后顺利拔管,双肺灌洗术治疗取得成功。目前,患者正在精心的护理和观察下恢复。



肺泡灌洗液分层

脂质性肺炎是一种相对罕见的肺部疾病,可分为外源性和内源性两类。外源性脂质性肺炎较为常见,多因误吸油脂类物质进入肺部所致。比如,婴幼儿在喂食过程中不慎吸入油脂,老年人因吞咽功能障碍误吸油性食物,或者长期使用油剂滴鼻、口服矿物油等,都可能引发外源性脂质性肺炎。这些油脂类物质进入肺部后,会刺激肺组织,引发炎症反应,导致肺部出现渗出、实变等病理改变。内源性脂质性肺炎则相对少见,通常与肺部的脂质代谢异常有关,如某些肺部肿瘤、脂质代谢紊乱疾病等可能引发内源性脂质性肺炎。脂质性肺炎的临床症状缺乏特异性,与许多常见的肺部疾病相似,这也是其在诊断上颇具难度的重要原因。患者可表现为咳嗽、咳痰、胸闷、气急、发热等症状,容易被误诊为普通肺炎等疾病。在本案例中,患者近一年来反复的胸闷、气急症状,以及逐渐加重的病情,在初期未能得到明确诊断,正是由于脂质性肺炎的隐匿性和症状的非特异性。
此次对脂质性肺炎的成功诊断与治疗,是呼吸与危重症医学科精准诊断与个性化治疗的成果体现,不仅为患者带来了康复的曙光,更为外源性脂质性肺炎的诊断与治疗方面积累了宝贵经验,有望为更多类似患者带来希望。蒋军红主任带领下的医疗团队凭借专业的知识、勇于探索的精神和对患者高度负责的态度,在这场与疾病的较量中取得了阶段性胜利。我们期待患者在后续治疗中能够完全康复,也坚信医学的进步将不断战胜更多的未知挑战,推动医学在罕少见病领域不断迈向新高度!
